Die Blankoverordnung bei Schulterdiagnosen ist in Kraft. Dies bedeutet, dass Physios bei Frakturen, Impingement, Arthrose und vielen anderen Beschwerdebildern ihre gesamte therapeutische Expertise ausspielen können – zugunsten der Patientinnen und Patienten. Lesen Sie, mit welchen Tools und Geräten Sie Menschen mit Schultererkrankungen wieder in die Beweglichkeit und in einen gesunden Alltag begleiten.

Seit 1. November 2024 können Ärztinnen und Ärzte auch für Physiotherapie Blankoverordnungen ausstellen. Dies betrifft zunächst 114 spezifische Diagnosen aus dem Bereich der Schulter – von Arthrosen über Weichteilläsionen bis hin zu Schulterfrakturen. „Die Schulter ist ein sehr komplexes Gelenk mit einem großen Kopf in einer kleinen Pfanne“, erklärt Christian Müller, Inhaber zweier Physiotherapie-Zentren in Gladbeck und Gelsenkirchen sowie Key-Account-Manager Vertrieb bei der PHYSIOMED GROUP. „Da muss strukturell sehr viel von Bändern und Muskelmanschetten gehalten werden, und dadurch sind auch sehr viele unterschiedliche Verletzungen möglich.“ So kann beispielsweise das Impingement-Syndrom von unterschiedlichen Strukturen ausgelöst sein, etwa durch eine Schwellneigung, eine entzündete Rotatorenmanschette oder einfach durch eine Fehlstellung der Schulter. Die Diagnosen sind also vielfältig, die Behandlungsmöglichkeiten dagegen häufig ähnlich.
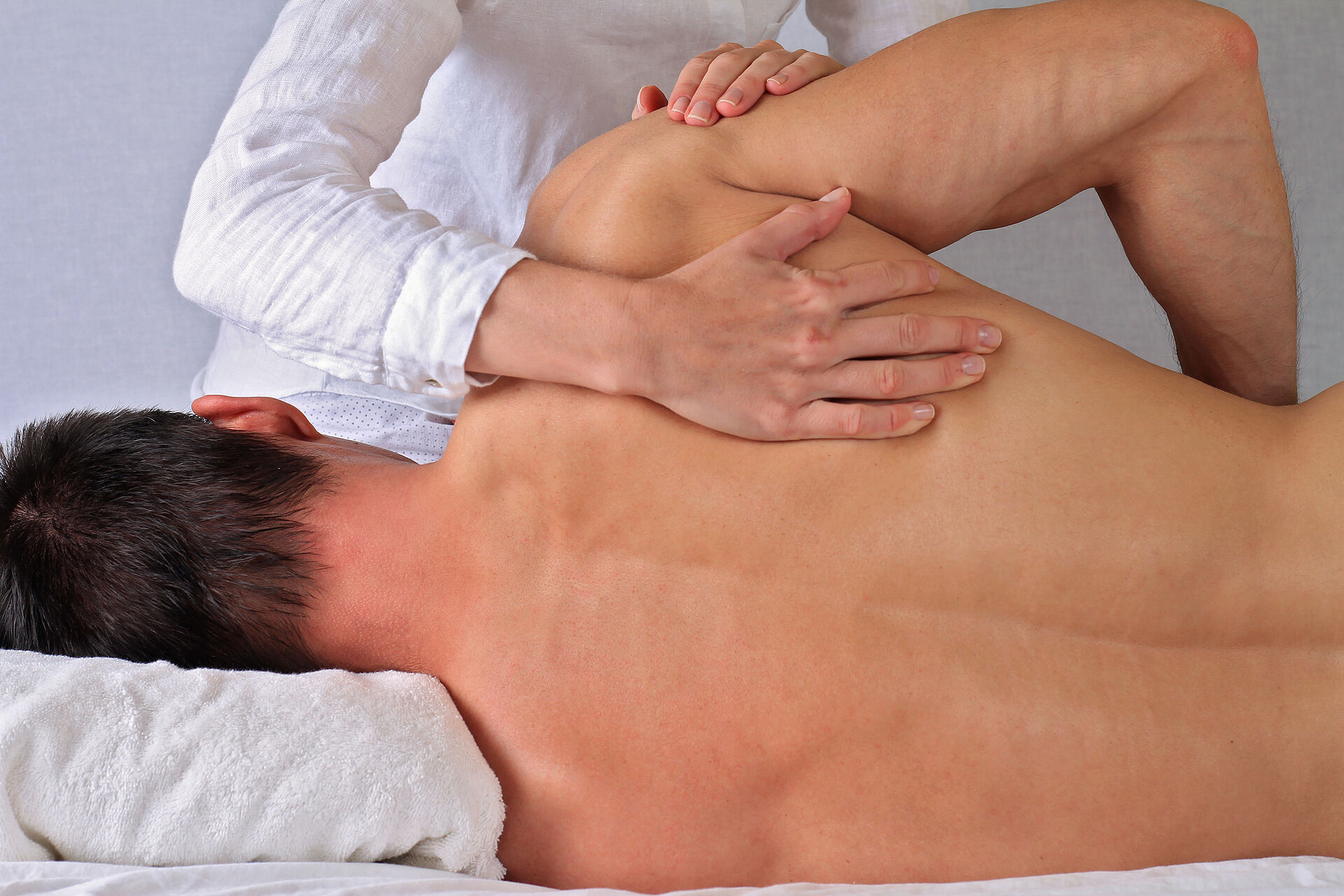
Diagnose: Physio-Blick, Hände und Isokinetik
„Für die exakte Diagnose arbeiten wir zunächst mit den Händen und unserer physiotherapeutischen Expertise“, so Christian Müller. Dabei werden sehr eingehend die einzelnen Strukturen getestet. Man ermittelt beispielsweise bei einem Impingement den Painful Arc und nutzt unterschiedliche Grifftests, um das Krankheitsbild möglichst genau einzugrenzen.
Wertvolle Hilfe bietet hier auch ein Isokinet: „Wir müssen immer bedenken, wie wichtig im Rahmen der Blankoverordnung neben der Therapie auch Assessment und Dokumentation sind“, betont Müller. Geräte wie der CSMi Humac Norm oder CON-TREX MJ ermöglichen nicht nur zielgerichtete Therapie und Training, sondern auch sehr differenzierte Analysen, etwa die exakte Kraftmessung oder die Erfassung des Bewegungsradius in einem Gelenk. „Bei einer akuten Fraktur können wir das Bewegungsausmaß passiv messen und gleichzeitig detailliert dokumentieren“, so der Therapeut. Dagegen braucht es bei Beschwerden wie einem Impingement-Syndrom bereits im frühen Therapieverlauf verschiedene Krafttests. „Da wir beim Isokineten nicht über Gewichte, sondern über Winkelgeschwindigkeiten messen, lässt sich der Kraftaufwand in jedem Gelenkwinkel exakt abbilden und dokumentieren – das bietet kein anderes Gerät“, betont Müller (lesen Sie hier, wie Sie die Isokinetik für Tests, Therapie, Training und Dokumentation nutzen können).
Zur Verifizierung und Therapieplanung bei Schulterdiagnosen leisten auch die Kraftgeräte der compass-Serien wertvolle Dienste – vor allem in Verbindung mit der innovativen Software proxoforce, die ebenfalls unterschiedlichste Tests, etwa zu Maximalkraft und Bewegungsausmaß, sowie eine detaillierte Dokumentation erlaubt.

Die Schulterpartie aufwärmen am Gerät
Für die Aufwärmphase zur KGG bei Schulterarthrose bietet sich die Arbeit am Oberkörperergometer an: „Das Gerät hat den Vorteil, dass ich wirklich alle Patienten dransetzen kann, weil es sowohl im Sitzen als auch im Stehen in verschiedenen Höhepositionen funktioniert. Ich kann den Drehpunkt der Schulter verändern und erreiche somit ein ruhiges und sehr gleichmäßiges Aufwärmtraining, um das Gelenk zu mobilisieren und auf die kommende Belastung vorzubereiten”, erklärt Christian Müller. Bei jungen und/oder relativ gut trainierten Patientinnen und Patienten nutzt der Physiotherapeut zum Aufwärmen gern auch einen Crosstrainer, etwa den ERGOFIT CROSS 4000 oder den kardiomed 700 cross walk. Beide sind bestens geeignet, um neben der Laufsimulation auch die Schulter in Bewegung bringen.
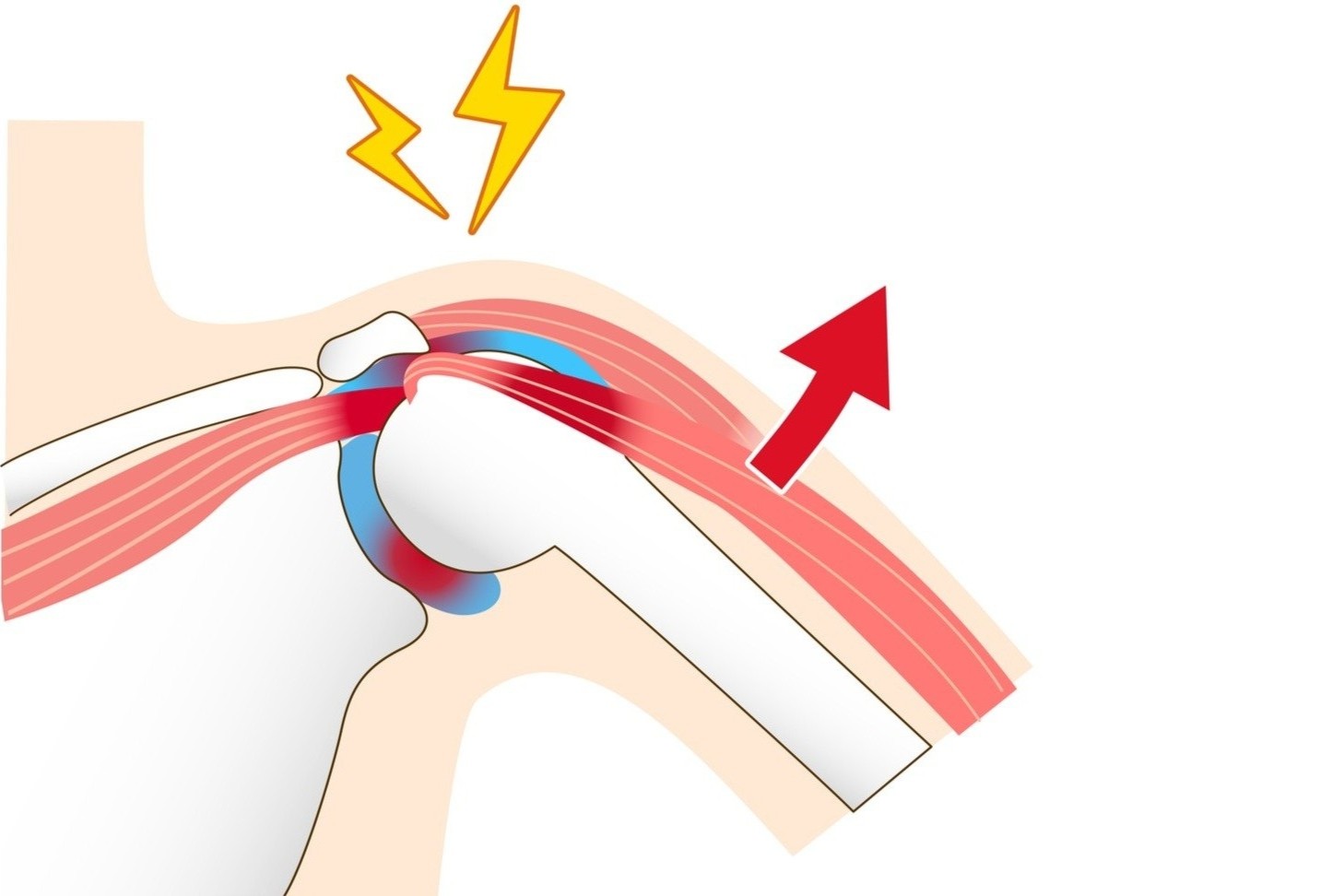
Arthrose und Impingement: Mobilisation und sanfte Kräftigung
Sowohl bei Schulterarthrosen als auch beim Impingement-Syndrom spielt neben der Mobilisation die Kräftigung der umgebenden Muskulatur eine wesentliche Rolle. „Vor allem müssen wir die Stellung des Humeruskopfes korrigieren, der oftmals zu weit vorne und zu weit oben steht, was zu einer Enge unter dem Schulterdach führt”, erklärt Christian Müller. Sanftes Krafttraining steht hier im Fokus: „Ich kombiniere dabei Latzug, Rudermaschine und Butterfly Reverse, weil diese Geräte unterschiedliche Strukturen und Bewegungsrichtungen ansprechen”, so der Physio.
Der Schulterblattfixator (Latzug) kräftigt in erster Linie den großen Rückenmuskel (Lattisimus dorsi), der den Oberarmkopf nach unten zieht und damit mehr Platz zwischen Schulterdach und Schulterkopf schafft. Mit der Rudermaschine oder dem Seilzug trainiert man die Außenrotation und unterstützt dadurch die Aufrichtung im Bereich des Schultergürtels – sehr wichtig in Zeiten, da viele Menschen sich durch Laptop, Tablet, Handy und Co. meist in der Innenrotation befinden. Der Butterfly Reverse (milon Q MED oder Haltungs-/Bruststabilisator) trainiert durch die Bewegung nach hinten über den gestreckten Arm und den horizontalen Schultergürtel sowohl die Schulterblattmuskulatur als auch das skapulothorakale Gleitlager. Ergänzen lässt sich das Training bei Impingement noch durch die Schulterpresse, die in erster Linie den Oberarmkopf in der Pfanne entlastet.

Isokinetik bei Impingement-Syndrom und Ruptur der Rotatorenmanschette
Natürlich ist das Potenzial des Isokineten mit der Diagnose längst nicht ausgeschöpft: „Das Gerät ist das perfekte Trainings-Tool, weil wir die Möglichkeit haben, über die einzelnen Gelenkpositionen zu trainieren – perfekt für die Therapie bei Impingement”, so Christian Müller. „Die Enge in der Schulter tritt ja immer ab einem gewissen Gelenkwinkel auf, wenn der Arm angehoben wird – meistens im Bereich ab 90 Grad. Und dann gibt es ein Stück weiter oben wieder einen Bereich ohne Schmerzen. Mit dem Isokineten lassen sich beide Bereiche separat an einem Gerät trainieren ohne viel wechseln oder umstellen zu müssen.”
Bei Verletzungen der Rotatorenmanschette ist in der ersten Phase strikte Passivität angesagt – und das geht auch mit Bewegung: „Der Isokinet ist hier der ideale Trainingspartner, weil das Bewegungsausmaß ja durch die Fixierungsnaht sehr stark limitiert ist”, erklärt Müller. „Über den passiven Modus kann ich natürliche Bewegungen anbahnen und dabei auf sanfte Weise dosierte Kraftvorgaben machen – ähnlich wie bei einer Motorschiene. So bekommt der Patient wieder ein Gefühl für die Bewegung, ohne zu viel Kraft in die Struktur zu investieren.” Mit der Zeit lassen sich mit dem Isokineten Mobilität und Kraft schrittweise aufbauen – von der Passivität über die assistive Phase bis zur vollständigen Aktivität, wenn die Wunde ausgeheilt ist.
Im Anschluss empfiehlt Müller unbedingt einen gezielten Trainingsaufbau mit Geräten wie Schulterblattfixator, Brustpresse sowie Seil-/Ruderzug, denn die Kräftigung spielt auch nach einer Ruptur der Rotatorenmanschette eine wichtige Rolle.
Perfekt übrigens für Patienten und Therapeuten: Da Verletzungen der Rotatorenmanschetten unter den besonderen Verordnungsbedarf fallen, gibt es hierfür in den ersten 16 Wochen kein Ampelsystem. Das heißt: Man kann sich Zeit lassen und die Therapie durchwegs so gestalten, wie es für den Patienten oder die Patientin am sinnvollsten ist.
Frakturen: Von der passiven Phase zum moderaten Krafttraining
Bei Knochenfrakturen im Schulterbereich verläuft der Therapieweg zunächst ebenfalls über die Brücke der Passivität. Wann die Strukturen wieder bewegt und belastet werden können, hängt unter anderem davon ab, welche Materialien zur Osteosynthese eingesetzt wurden. Auch hier unterstützt der Isokinet, um das Gelenk im passiven Modus langsam wieder in die Mobilität zu bringen. Sollte in der ersten Phase nach einer Operation noch keine bis sehr wenig Bewegung möglich sein, empfiehlt es sich, im isometrischen Modus zu arbeiten, bis dann im späteren Verlauf mit der Kräftigung begonnen werden kann. Hilfreich sind hierbei Geräte wie etwa die compass-Linien, bei denen man für das Bewegungsausmaß manuelle Stopps setzen kann – je nachdem, was die verletzten Strukturen schon zulassen.
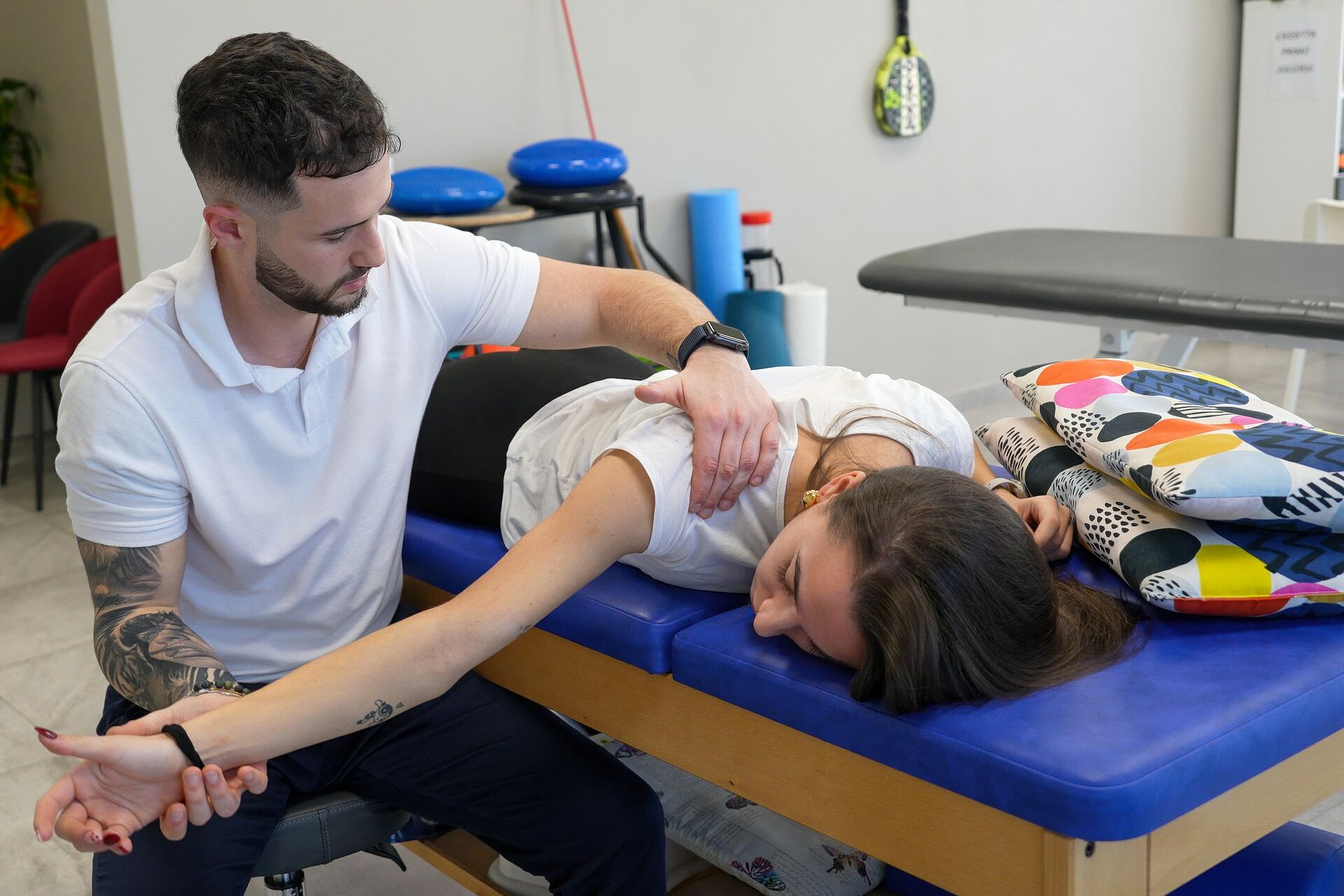
Glenohumerale Instabilität: Wenn das Schultergelenk „wackelt”
Als sensibles Thema erweist sich immer wieder die Instabilität des Schultergelenks – sowohl für Patientinnen und Patienten als auch für die behandelnden Physios. Da ein instabiles Schultergelenk stetig die Gefahr einer (Sub-)Luxation birgt, muss man in der Physiotherapie besonders achtsam vorgehen, also immer strikt die Grenzen einhalten, die das Gelenk vorgibt: „Hier ist in erster Linie das Knowhow des Therapeuten oder der Therapeutin gefragt”, betont Christian Müller. „Wir müssen sehen, wo die Schwachstelle liegt, wo die Schulter ausgetreten ist und wie gut das Gelenk Belastungen toleriert.” Auch hier ist der Isokinet das erste Mittel der Wahl, denn mit ihm lassen sich einzelne Gelenkstellungen in der Bewegung trainieren bis zu den Graden, die möglich sind. Am besten startet man im Bereich der Isometrie und geht dann langsam über den assistiven zum aktiven Modus über. Manuelle Mobilisationstechniken können in dieser Phase die Beweglichkeit unterstützen.
Im weiteren Verlauf gilt es durch funktionelles Training die muskulären Strukturen um das Gelenk herum zu stabilisieren. Beim Gerätetraining muss man auch weiterhin den Bewegungsradius so limitieren, dass riskante Scherkräfte nicht überschritten werden. Beispielweise darf man beim Haltungs-/Bruststabilisator nicht zu weit in die Bewegung nach vorne oder hinten gehen, um nicht zu viel Druck auf das Gelenk auszuüben – je nachdem, wo die Instabilität lokalisiert ist. Noch mehr als bei anderen Diagnosen ist bei Schulterinstabilität darauf zu achten, dass der Patient oder die Patientin gut angeleitet wird und die Bewegung wirklich exakt ausführt.

Funktionelles Training: Aktiv zurück in die Bewegung
Wenn die Strukturen wieder mehr belastet werden können, gilt es die Beweglichkeit gezielt wieder aufzubauen, natürliche Bewegungsabläufe zu fördern, muskuläre Dysbalancen auszugleichen und Schritt für Schritt die Alltagsfunktionen zurückzuerobern. „Funktionelles Training ist unverzichtbarer Bestandteil der Therapie“, betont Christian Müller. „Es genügt nicht einzelne Strukturen zu kräftigen und zu stabilisieren, denn natürlich muss auch das Zusammenspiel passen.“
Zunächst bietet sich ein möglichst breites Portfolio aktiver, alltagsnaher Übungen an, die Kraft, Koordination, Beweglichkeit und Stabilität gleichzeitig ansprechen. Gezieltes Training mit dem eigenen Körpergewicht oder einfachen Hilfsmitteln wie Therabändern oder Kleinhanteln kann der Patient nach Anleitung in der Praxis auch zuhause durchführen.
In der Praxis bewährt hat sich die Cube-Wand, ein flexibles modulares Trainingssystem, das sehr vielseitige funktionale Übungen unterstützt. In eine Holz-Trainingswand lassen sich je nach Diagnose und Therapieziel verschiedene Trainingsgeräte einhängen – vom Slingtrainer über den Seilzug bis zum Battle Rope. „Wir können damit viele alltagsähnliche Belastungen simulieren. Das heißt: Wir trainieren nicht die einzelnen Muskelstrukturen wie bei den klassischen Physiogeräten, sondern das Zusammenspiel der Strukturen“, so Christian Müller. „Denn unser Ziel als Physios ist ja immer, den Menschen wieder zurück in einen bewegten und möglichst beschwerdefreien Alltag zu bringen.“